Лечение вагинита в Волгограде
 Какие инфекционные заболевания сопровождаются патологическими выделениями из влагалища?
Какие инфекционные заболевания сопровождаются патологическими выделениями из влагалища?
В Европейских клинических рекомендациях 2019-го года (IUSTI/ВОЗ) таковых выделяют 4 вида: аэробный вагинит, бактериальный вагиноз, вульво-вагинальный кандидоз, трихомониаз. Лечением этих нарушений занимаются врачи: гинеколог и дерматовенеролог. Болезненность при половом акте может быть единственным клиническим проявлением вагинита/вагиноза.
Аэробным вагинитом называют воспалительное заболевание влагалища, в качестве возбудителя которого выступает неспецифическая аэробная микрофлора при отсутствии или же резком снижении нормальной влагалищной лактофлоры. Как правило, возбудителями заболевания становятся следующие виды микроорганизмов: стафилококки, стрептококки, кишечная палочка и т. д. К характерным симптомам аэробного вагинита можно отнести: гиперемию стенок и преддверия влагалища, обильные бели желтого оттенка, но без резкого запаха (характерный признак аэробной инфекции), жжение и сильный зуд во влагалище, неприятные ощущения во время сексуального контакта. В хронической форме данное заболевание может не иметь ярко выраженной клинической картины, за исключением периодических обострений. При аэробном вагините в мазке обнаруживается повышенный уровень лейкоцитов более 10-15 в поле зрения. Бактериологическое исследование позволяет точно определить род и вид аэробных микроорганизмов, ставших причиной неспецифического воспаления. Помимо лабораторных исследований, диагноз «аэробный вагинит» ставится и на основании зеркального гинекологического осмотра. При этом врач может детально видеть поражения слизистой оболочки влагалища.
Бактериальный вагиноз — инфекционный невоспалительный (т.е. не имеющий признаков воспаления слизистой влагалища) процесс, связанный с нарушением развития микрофлоры влагалища. Он характеризуется появлением более или менее обильных белей, часто со специфическим «рыбным» запахом. В настоящее время выделяют несколько маркеров бактериального вагиноза: Gardnerella vaginalis, Mobiluncus sp., Leptotrichia sp., Atopobium vaginae и другие. Проблема бактериального вагиноза в настоящий момент весьма актуальна. Причины его окончательно не выяснены, методы лечения далеки от совершенства, а количество больных женщин неуклонно повышается. Данный дисбиоз — наиболее общая причина влагалищных выделений и самая распространенная проблема, которая провоцирует инфекции нижнего отдела мочеполовой системы у женщин детородного возраста. Бактериальный вагиноз может привести к раннему прерыванию беременности, преждевременным родам, хориоамниониту, послеродовому эндометриту, послеоперационным осложнениям после гинекологических операций, воспалительным заболеваниям малого таза у женщин.
Вульво-вагинальный кандидоз — воспалительное заболевание влагалища и вульвы, вызванное грибами рода Candida. Молочница — это общеупотребительное название кандидоза, поскольку выделения и налет на слизистой напоминают некоторые молочные продукты. Чаще молочницей страдают женщины, реже — мужчины. Эпизоды вагинального кандидоза один или несколько раз в жизни переносят многие женщины (называют 75% женщин, достигших детородного возраста). Наиболее частыми симптомами является зуд вульвы и вагинальные выделения. Также возможно болезненность вульвы и влагалища, боль при половом акте и дизурия (нарушение мочеиспускания). Но ни один из этих симптомов не является строго специфичным для вагинального кандидоза у женщин. Обычно отмечаются обильные или умеренные творожистые выделения из влагалища, гиперемия, отек, высыпания на коже и слизистых оболочках вульвы и влагалища.
Дифференциальная диагностика АВ и бактериального вагиноза
| Показатель | Бактериальный вагиноз | АВ |
| Вагинальное отделяемое | Гомогенно беловато-серое, часто с неприятным "рыбным" запахом | Желтоватое или мёлто-зелёное, иногда с гнилостным запахом |
| Слизистая оболочка влагалища | Бледно-розового цвета | Выраженная гиперемия с петехиальными высыпаниями и поверхностными эрозиями |
| pH вагинального отделяемого | > 4,5 | Повышен, обычно > 6,0 |
| Аминотест | Положительный | Отрицательный |
| Результат микроскопического исследования | Выраженный дефицит лактобацилл; ключевые клетки (+), немного лейкоцитов или их отсутствие; идентифицируют Gardnerella vaginalis, Mobiluncus spp., Bacteroides spp., Prevotella spp. | Выраженный дефицит лактобацилл; обильное количество колиформных бацилл и/или кокковой микрофлоры, частично в цепи; обильное количество лейкоцитов, частично токсичных; парабазальные эпителиоциты |
| Культуральное и/или молекулярно-биологическое исследование в режиме реального времени | Преимущественно анаэробные и микроаэрофильные микроорганизмы: Gardnerella vaginalis, Atolobium vaginae, Mobiluncus spp., Bacteroides spp., Prevotella spp. |
Преимущественно аэробные микроорганизмы: Group B Streptococcus, Staphylococcus aureus, Escherichia coli, Enterococcus aerobes и др. |
| Сукцинат в вагинальном отделяемом | Повышен | Норма |
Почему мужчины «страдают», когда женщины не лечат вагиниты или вагинозы?
Часто при бактериальном воспалении головки и внутреннего листка крайней плоти полового члена (баланопостит) находят представителей влагалищной флоры женщины. Описаны многочисленные случаи Garnerella vaginalis — ассоциированного баланопостита, когда поверхность головки покрыта белыми выделениями, отмечается зуд, жжение в области головки полового члена, неприятный «кислый» запах. Важен факт, что при назначении специфического лечения явления баланопостита исчезают. У части больных могут быть явления уретрита, с серо-белыми выделениями, неприятным рыбным запахом, возможно повышение количества лейкоцитов в мазках. Симптомы уретрита обычно проявляются жжением и болью при мочеиспускании. Выявление инфекционного фактора, вызвавшего уретрит, представляет значительные сложности. Период инкубации установить обычно трудно. Уретрит протекает торпидно или с очень скудными выделениями, редко возникают острые формы. Существует мнение, что любой дисбиоз влагалища может вызвать и простатит у мужчин. Бывает и такое что мужчину абсолютно ничего не беспокоит, и бактериальное носительство выявляется только при обследовании лабораторными методами. Такое можно встретить при мужском бесплодии, вызванном наличием инфекции.
Как лечить вагиниты?
 Лечение представляет чрезвычайно непростую задачу и требует терпения как от врача, так и от больной. Очень важно восстановить нормальную среду половых органов, а также выявить и устранить предрасполагающие факторы. Лечение состоит в подавлении патогенной микрофлоры с применением антибиотиков или противогрибковых препаратов. Только местного лечения — обычно недостаточно!!! Наилучшие результаты в комплексном лечении большинства гинекологических заболеваний достигаются с использованием физиотерапии, как одного из самых эффективных и безопасных методов лечебного воздействии. Необходимо создание нормальной микрофлоры влагалища и коррекция флоры желудочно-кишечного тракта, для этого используется БАКТРУМ. К сожалению, все чаще и чаще отмечаются рецидивирующие формы заболевания и растет количество случаев неудачного лечения. Для эффективного лечения необходимо:
Лечение представляет чрезвычайно непростую задачу и требует терпения как от врача, так и от больной. Очень важно восстановить нормальную среду половых органов, а также выявить и устранить предрасполагающие факторы. Лечение состоит в подавлении патогенной микрофлоры с применением антибиотиков или противогрибковых препаратов. Только местного лечения — обычно недостаточно!!! Наилучшие результаты в комплексном лечении большинства гинекологических заболеваний достигаются с использованием физиотерапии, как одного из самых эффективных и безопасных методов лечебного воздействии. Необходимо создание нормальной микрофлоры влагалища и коррекция флоры желудочно-кишечного тракта, для этого используется БАКТРУМ. К сожалению, все чаще и чаще отмечаются рецидивирующие формы заболевания и растет количество случаев неудачного лечения. Для эффективного лечения необходимо:
- Установить точный диагноз. Определить инфекции.
- Исключить возможность повторного заражения. Многие не венерические инфекции могут передаваться половым путем.
- Пролечить полового партнера.
- Своевременно проводить диагностику и лечение острых форм различных заболеваний органов мочеполовой системы.
- Составить индивидуальную программу лечения совместно с урологом, дерматовенерологом и физиотерапевтом.
- Восстановить флору влагалища.
- Исключить сопутствующие заболевания организма.
- Проверить состояние иммунитета
- Составить профилактическую программу, которая поможет снизить риск новых эпизодов.
- Соблюдать правила личной гигиены, пользоваться барьерами методами контрацепции (презервативами).
Системные антибактериальные препараты
- офлоксацин 200-400 мг 2 раза в сутки в течение 7-10 дней,
или - ципрофлоксацин 125-500 мг 2 раза в сутки, в более тяжёлых случаях - до 750 мг 2 раза в сутки в течение 7-14 дней,
или - левофлоксацин 500 мг 1-2 раза в сутки в течение 7-14 дней,
или - амоксициллин 500 мг 3 раза в сутки; при тяжёлом течении инфекции доза может быть повышена до 1,0 г 3 раза в сутки в течение 7-10 дней,
или - амоксициллин/клавуланат 500 мг + 125 мг 3 раза в сутки в течение 7-10 дней.
Оценка эффективности лечения
- клиническое выздоровление;
- нормализация лабораторных показателей.
Установление излеченности рекомендуется проводить через 14 дней после окончания лечения.
Какие методы физиотерапии применяют при лечении вагинита/вагиноза?
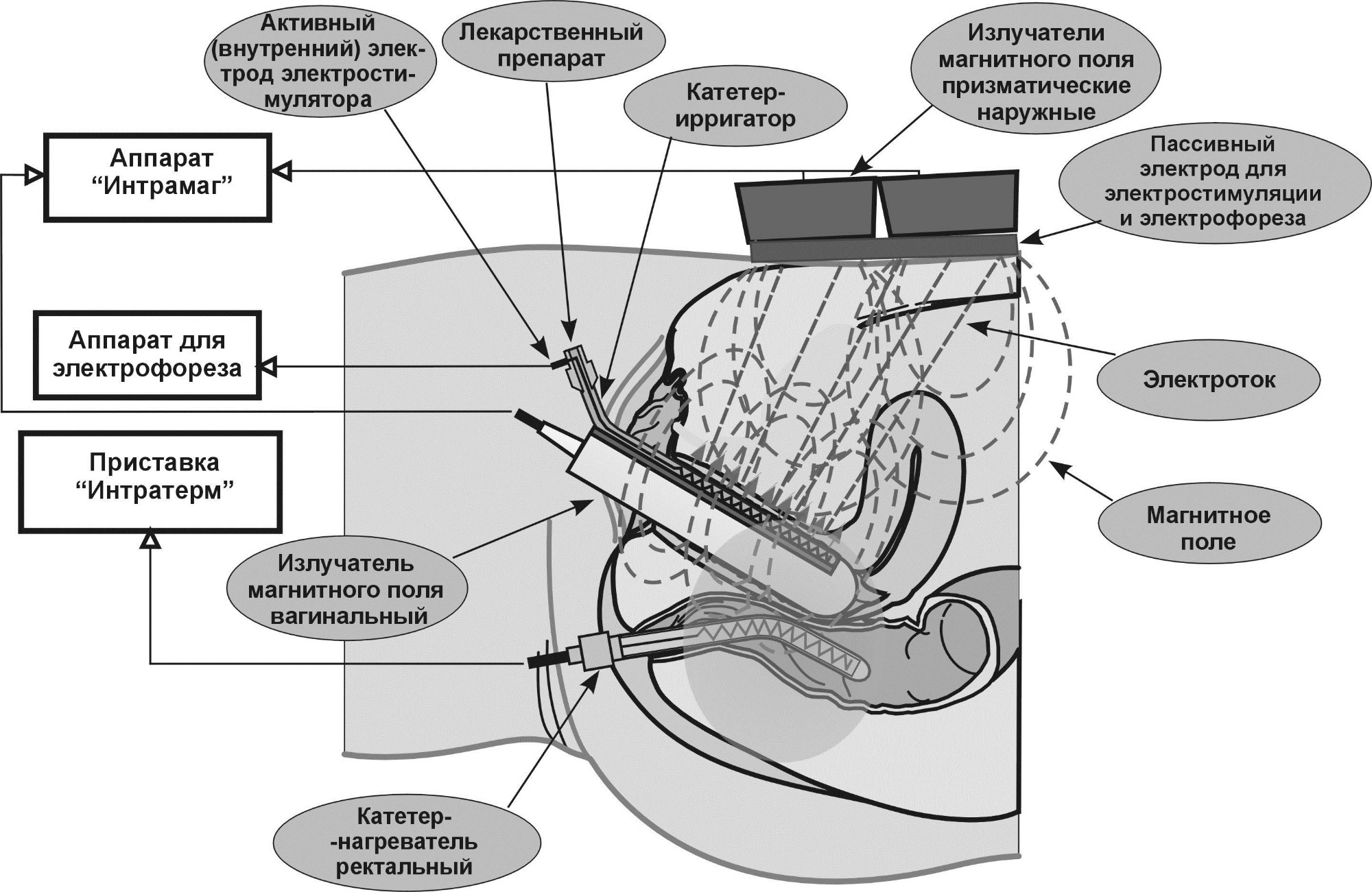
Физиотерапия оказывает противоспалительное, бактериостатическое, противозудное и обезболивающее действие, потенцирует действие лекарственных препаратов. Физиотерапия оказывает длительное последействие, терапевтический эффект сохраняется в течение довольно значительного промежутка времени и даже нарастает после окончания курса лечения, период последействия колеблется от нескольких недель (для электрофореза, диадинамотерапии, амплипульстерапии) до 4-6 месяцев (грязелечение, бальнеотерапия). Применяют:
- индуктотермию,
- дарсонвализацию,
- магнитотерапию,
- микроволновую терапию,
- цинк-электрофорез,
- лазеротерапию,
- озонотерапию,
- грязевые тампоны,
- цинк-электрофорез,
- УФО-облучение,
Эти методы можно применять в форме общих или местных процедур, в непрерывном или импульсном режиме, в виде наружных или внутренних воздействий.


